کارسینوم چیست؟ آیا قابل درمان است؟
کارسینوم یکی از شایعترین انواع سرطان است که از سلولهای پوششی (اپیتلیال) منشأ میگیرد و معمولا در اندامهایی مانند پوست، ریه، سینه، دستگاه گوارش، کلیه و کبد رشد می کند. این نوع سرطان بسته به محل بروز، سرعت رشد و ویژگیهای سلولی میتواند رفتارهای متفاوتی داشته باشد. با وجود اینکه شنیدن واژهی “سرطان” نگرانیبرانگیز است، اما پیشرفتهای چشمگیر در حوزه تشخیص و درمان، امید به زندگی بسیاری از بیماران را افزایش داده است.
کارسینوم چیست؟
کارسینوم (Carcinoma) نوعی از سرطان است که از سلولهای بافت اپیتلیال منشأ میگیرد. این بافت، سطح خارجی اندامها و همچنین سطوح داخلی مسیرهای بدن مانند پوست، دستگاه گوارش، دستگاه تنفسی، ادراری و… را پوشش میدهد و وظایفی همچون محافظت، جذب و ترشح بر عهده دارد. هنگامیکه سلولهای اپیتلیال دچار جهشهای ژنتیکی میشوند و رشد و تقسیم آنها بهطور غیرقابلکنترلی افزایش مییابد، تومورهای سرطانی از نوع کارسینوم شکل میگیرند.
شیوع بالا: کارسینومها شایعترین نوع سرطانها محسوب میشوند و حدود ۸۰ تا ۹۰ درصد کل موارد ابتلا به سرطان را به خود اختصاص میدهند.
نمونههایی از کارسینومها:
- سرطان سلول پایهای پوست (Basal Cell Carcinoma)
- سرطان ریه سلول غیر کوچک (Non-Small Cell Lung Carcinoma)
- سرطان پستان تهاجمی (Invasive Breast Carcinoma)
- سرطان روده بزرگ (Colorectal Carcinoma)
انواع کارسینوم
کارسینومها بر اساس نوع سلولهای اپیتلیالی که از آن منشأ میگیرند و محل بروز آنها، به چند دسته اصلی تقسیم میشوند:
- آدنوکارسینوم: (Adenocarcinoma) این نوع کارسینوم از سلولهای غددی منشأ میگیرد؛ سلولهایی که وظیفه ترشح موادی مانند مخاط یا آنزیمها را دارند.
محلهای شایع: روده بزرگ، معده، سینه، پروستات، ریه و پانکراس. - کارسینوم سلول سنگفرشی (Squamous Cell Carcinoma)از سلولهای سنگفرشی سطحی منشأ میگیرد که معمولاً سطح پوست و مخاطها را میپوشانند.
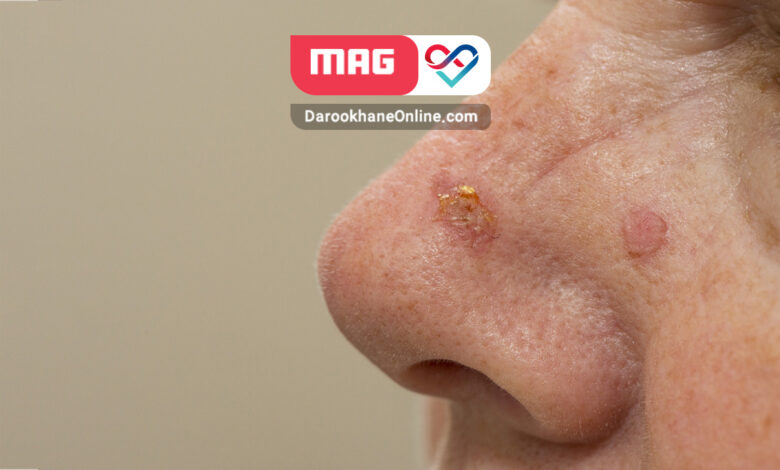
محلهای شایع: پوست، دهان، مری، گلو، ریه، دهانه رحم (سرویکس). - کارسینوم سلول پایهای :(Basal Cell Carcinoma) شایعترین نوع سرطان پوست که از سلولهای پایهای در لایهی زیرین اپیتلیوم پوست منشأ میگیرد. این نوع سرطان معمولاً رشد آهستهای دارد و متاستاز نمیدهد، اما در صورت عدم درمان، میتواند بافتهای اطراف را تخریب کند.
- کارسینوم سلول ترانزیشنال (Transitional Cell Carcinoma): از سلولهای پوششی خاصی به نام «سلولهای ترانزیشنال» که در مجاری ادراری (مانند مثانه، حالب و کلیه) یافت میشوند، منشأ میگیرد.
محلهای شایع: مثانه، حالب، لگنچه کلیه. - کارسینوم آناپلاستیک (Anaplastic Carcinoma): نوعی بسیار تهاجمی و نادر از کارسینوم است که سلولهای آن کاملاً نابالغ (آناپلاستیک) و غیرقابلتشخیص از سلولهای طبیعی هستند.
محلهای شایع: تیروئید، ریه و دستگاه گوارش.

مکانیسمهای مولکولی شکلگیری کارسینوم
در بدن انسان، رشد سلولها تحت کنترل دقیق سیستمهایی مثل چرخه سلولی، ترمیم آسیبهای DNA و مرگ طبیعی سلولها (آپوپتوز) قرار دارد. زمانی که این سیستمها دچار اختلال شوند، ممکن است سلولها بهطور غیرقابلکنترل رشد کنند و در نهایت منجر به سرطان کارسینوم شوند. مهمترین تغییرات مولکولی در این فرایند شامل موارد زیر است:
- جهش در ژنهای کلیدی: در بیشتر موارد ، ژنهایی که نقش مهمی در کنترل رشد و سلامت سلولها دارند دچار جهش میشوند. برای مثال ژن TP53 که وظیفهاش توقف سلولهای آسیبدیده است، ژنهای خانواده RAS که در رشد و تقسیم سلول نقش دارند و ژنهای BRCA که مسئول ترمیم آسیبهای DNA هستند.
- رشد بیشازحد سلولها: مسیرهایی در داخل سلول وجود دارند که پیام “رشد کن” را ارسال میکنند. اگر این مسیرها مانند MAPK یا PI3K/AKT بیشفعال شوند، سلولها بدون توقف شروع به تقسیم و تکثیر میکنند.
- جلوگیری از مرگ سلولی (آپوپتوز): در حالت طبیعی، سلولهای آسیبدیده خود را از بین میبرند. اما در سرطان، این فرآیند مختل میشود. سلولهای سرطانی تولید پروتئینهای ضدآپوپتوز مانند BCL-2 را افزایش میدهند و پروتئینهای مسئول مرگ سلولی مثل BAX را کاهش میدهند.
- ایجاد رگهای خونی جدید (آنژیوژنز): سلولهای سرطانی برای زنده ماندن و رشد، به اکسیژن و مواد غذایی نیاز دارند. برای تأمین این نیاز، آنها مادهای به نام VEGF ترشح میکنند که باعث شکلگیری رگهای خونی جدید به سمت تودهی سرطانی میشود.
- گسترش به دیگر نقاط بدن (متاستاز): در مراحل پیشرفته، سلولهای سرطانی میتوانند از محل اولیه جدا شده و از طریق خون یا سیستم لنفاوی به اندامهای دیگر برسند و تومورهای جدید ایجاد کنند.
علائم کارسینوم
علائم کارسینوم بسته به نوع آن، محل درگیری و مرحلهی بیماری میتواند بسیار متنوع باشد. با این حال، برخی نشانهها بهطور عمومی در بسیاری از انواع کارسینوم دیده میشوند و باید جدی گرفته شوند؛ چرا که تشخیص زودهنگام نقش مهمی در درمان مؤثر سرطان دارد.
علائم عمومی و مشترک کارسینومها:
- خستگی مفرط و مداوم بدون دلیل مشخص
- کاهش وزن ناخواسته
- تبهای مکرر یا تعریق شبانه
- دردهای مزمن که به مرور شدیدتر میشوند
- ایجاد توده یا برجستگی غیرعادی در بدن (مانند پستان، پوست، شکم و…)
- تغییر در پوست مثل زخمهایی که بهبود نمییابند، خالهای جدید یا تغییر شکل خالهای قدیمی
- تغییرات در اجابت مزاج یا ادرار (یبوست، اسهال طولانی، وجود خون در ادرار یا مدفوع)
- سرفهی مداوم یا وجود خون در خلط (در کارسینومهای ریوی)
بسیاری از این علائم در بیماریهای غیرسرطانی هم دیده می شوند. با این حال، اگر هر یک از این نشانهها بیش از چند هفته ادامه پیدا کرد یا شدت گرفت، مشاوره با پزشک ضروری است.
چه افرادی بیشتر در معرض خطر هستند؟
افرادی که بیشتر در معرض خطر ابتلا به کارسینوم هستند معمولاً ویژگیها یا شرایط خاصی دارند که احتمال جهشهای سلولی و شروع سرطان را افزایش میدهد. عوامل خطر به دو دسته اصلی قابل تغییر و غیرقابل تغییر تقسیم میشوند:
عوامل خطر غیرقابل تغییر (ژنتیکی و طبیعی):
- سن بالا
- سابقه خانوادگی سرطان
- نژاد و جنسیت
- اختلالات ژنتیکی ارثی
عوامل خطر قابل تغییر (مربوط به سبک زندگی و محیط):
- مصرف دخانیات
- قرار گرفتن در معرض اشعه UV (نور خورشید یا سولاریوم)
- مصرف الکل
- تغذیه ناسالم و چاقی
- کمتحرکی
- قرار گرفتن در معرض مواد سرطانزا (کارسینوژنها)
- عفونتهای ویروسی مزمن
- هورموندرمانی طولانیمدت
- ایمنی ضعیف یا سرکوبشده
اگر فردی دارای یکی یا چند مورد از عوامل خطر بالا باشد، پایش منظم پزشکی، غربالگریهای زودهنگام، تغییر سبک زندگی و رعایت نکات بهداشتی میتواند خطر ابتلا به کارسینوم را کاهش دهد یا آن را در مراحل اولیه شناسایی کند.
تشخیص کارسینوم
تشخیص کارسینوم به معنای شناسایی دقیق نوع، محل، وسعت و ویژگیهای سلولهای سرطانی است. این فرآیند بهطور معمول در چند مرحله انجام میشود :
معاینه بالینی
پزشک در ابتدا بر اساس علائم گزارششده توسط بیمار (مثل توده، خونریزی غیرعادی، کاهش وزن، خستگی مزمن، مشکلات پوستی، اختلالات گوارشی و…) و معاینه فیزیکی، احتمال وجود کارسینوم را بررسی میکند.
آزمایشهای تصویربرداری (Imaging)
آزمایشهای تصویربرداری به پزشک کمک میکنند تا محل دقیق تومور و میزان گسترش آن به بافتهای دیگر را بررسی کند. برخی از این آزمایشها عبارتند از:
- ماموگرافی برای شناسایی سرطان پستان.
- سیتیاسکن (CT scan) برای بررسی اندامهای داخلی مانند ریهها، شکم یا لگن.
- امآرآی (MRI) برای تشخیص دقیقتر بافتهای نرم، مانند مغز یا ستون فقرات.
- سونوگرافی برای بررسی تودههای سطحی یا شکمی.
- پتاسکن (PET scan) برای ارزیابی گسترش متاستاز و فعالیت متابولیکی سلولها.
آزمایشهای آزمایشگاهی
در این مرحله، پزشک آزمایشهای مختلفی را تجویز می کند تا اطلاعات بیشتری در مورد وضعیت بیمار بدست آورد:
- آزمایش خون برای بررسی تعداد سلولهای خونی، عملکرد کبد و کلیه و ارزیابی برخی مارکرهای توموری خاص. مارکرهایی مانند CEA برای سرطان کولورکتال و پانکراس، CA-125 برای سرطان تخمدان و PSA برای سرطان پروستات میتواند مفید باشد.
- آزمایش ادرار یا مدفوع برای بررسی وجود خون مخفی یا سلولهای غیرطبیعی.
- آزمایش HPV یا پاپاسمیر برای غربالگری سرطان دهانه رحم در زنان.
نمونهبرداری (بیوپسی)
بیوپسی به معنای برداشتن نمونهای از بافت مشکوک برای بررسی میکروسکوپی توسط آسیبشناس (پاتولوژیست) است. این روش برای تشخیص قطعی کارسینوم ضروری است و اطلاعات دقیقی در مورد نوع سرطان، درجه سلولها و امکان متاستاز (انتشار به بافتهای دیگر) ارائه میدهد. انواع مختلف بیوپسی شامل بیوپسی سوزنی، بیوپسی جراحی یا بیوپسی اندوسکوپیک بسته به نوع و محل تومور متفاوت است.
بررسی گسترش بیماری (Staging)
پس از تشخیص نوع کارسینوم، مرحلهبندی بیماری (stage) انجام میشود. این مرحله به پزشک کمک میکند تا میزان گسترش سرطان را تعیین کند و تصمیمگیری درباره درمان را سادهتر کند. معمولاً از سیستم TNM برای مرحلهبندی استفاده میشود که شامل سه بخش است:
- اندازه و نفوذ تومور اصلی (T)
- درگیری غدد لنفاوی (N)
- وجود یا عدم وجود متاستاز به نقاط دور (M).
تستهای مولکولی و ژنتیکی
در برخی از انواع سرطانها، مانند سرطان پستان یا سرطان ریه، ممکن است نیاز به بررسی ژنهای خاص (مانند HER2 یا EGFR) برای کمک به تعیین درمان هدفمند وجود داشته باشد. این تستها میتوانند در انتخاب روش درمانی مؤثرتر و دقیقتر نقش داشته باشند.

درمان کارسینوم
درمان کارسینوم بسته به نوع، مرحله، محل و ویژگیهای سرطان و همچنین وضعیت عمومی بیمار متفاوت است. در ادامه، به توضیح هر یک از این روشها پرداختهایم:
- جراحی (Surgery): در بسیاری از موارد، اگر تومور محدود باشد، با عمل جراحی آن را بهطور کامل خارج میکنند. در برخی موارد نیز غدد لنفاوی مجاور هم برداشته میشوند تا احتمال پخش شدن بیماری بررسی شود.
- پرتودرمانی (Radiation Therapy): با استفاده از پرتوهای پرانرژی، سلولهای سرطانی نابود میشوند یا رشدشان متوقف میشود. پرتودرمانی قبل از جراحی برای کوچک کردن تومور یا بعد از آن برای از بین بردن سلولهای باقیمانده استفاده می شود.
- شیمیدرمانی (Chemotherapy): در این روش از داروهایی استفاده میشود که در کل بدن پخش شده و سلولهای سرطانی را هدف قرار میدهند. این روش معمولاً زمانی بهکار میرود که سرطان به دیگر نقاط بدن گسترش یافته باشد یا خطر بازگشت آن بالا باشد.
- درمانهای هدفمند (Targeted Therapy): این داروها دقیقاً روی ویژگیهای خاص سلولهای سرطانی تمرکز میکنند (مثل گیرندهها یا ژنهای جهشیافته) و نسبت به شیمیدرمانی، آسیب کمتری به سلولهای سالم میزنند.
- ایمونوتراپی (Immunotherapy): در این روش، سیستم ایمنی بدن تحریک یا تقویت میشود تا بتواند سلولهای سرطانی را بهتر شناسایی و نابود کند. این درمان بهویژه در برخی انواع خاص کارسینوم مؤثر واقع شده است.
- درمانهای تکمیلی: در کنار درمانهای اصلی، گاهی درمانهای تکمیلی مانند فیزیوتراپی، داروهای مسکن، و مشاورههای روانی به بیمار پیشنهاد میشود. این روشها به تسکین علائم جانبی درمانهای اصلی، بهبود کیفیت زندگی و حمایت روحی کمک میکنند.
آیا کارسینوم قابل درمان است؟
در بسیاری از موارد، بهویژه اگر در مراحل اولیه تشخیص داده شود، کارسینوم (نوعی سرطان که از سلولهای اپیتلیال منشأ میگیرد) قابل درمان است. میزان موفقیت درمان به عوامل متعددی بستگی دارد که در ادامه به آنها اشاره میشود:
- مرحله بیماری (Stage):
- در مراحل اولیه (مرحله I و II)، کارسینوم اغلب با درمانهایی مانند جراحی و گاهی رادیوتراپی یا شیمیدرمانی بهطور کامل قابل درمان است.
- در مراحل پیشرفتهتر یا متاستاتیک (مرحله III و IV)، هدف درمان معمولاً کنترل بیماری، کاهش علائم و افزایش طول عمر است. در این مراحل درمانهایی مانند شیمیدرمانی، داروهای هدفمند و ایمونوتراپی نقش کلیدی دارند.
- نوع و درجه تمایز سلولی (Histological Grade):
- تومورهای با درجه بالا (High-grade) معمولاً تهاجمیتر هستند و پاسخ کمتری به درمان میدهند.
- تومورهای با درجه پایین (Low-grade) رشد آهستهتری دارند و پیشآگهی بهتری ارائه میدهند.
- محل تومور:
- محل قرارگیری تومور نیز نقش مهمی دارد. بهعنوان مثال، کارسینومهای پوست (مانند کارسینوم سلول بازال) معمولاً با درمانهای ساده بهخوبی پاسخ میدهند.
- در مقابل، تومورهایی که در اندامهایی مانند ریه یا پانکراس ایجاد میشوند، معمولاً پیشآگهی ضعیفتری دارند.
- وضعیت عمومی بیمار:
- سن، عملکرد کلی بدن، وضعیت سیستم ایمنی و وجود بیماریهای زمینهای از جمله عواملی هستند که بر تحمل درمان و نتایج آن تأثیر میگذارند.
- دسترسی به درمانهای نوین:
- استفاده از درمانهای پیشرفته مانند داروهای هدفمند و ایمونوتراپی میتواند شانس کنترل طولانیمدت یا حتی درمان بیماری را در برخی بیماران افزایش دهد.
پیشگیری بهتر از درمان
بخش بزرگی از کارسینومها قابل پیشگیریاند. چند اقدام ساده میتوانند نقش بزرگی در کاهش ریسک ایفا کنند:
- ترک سیگار و الکل
- داشتن رژیم غذایی سالم و متعادل
- فعالیت بدنی منظم
- استفاده از ضدآفتاب و محافظت از پوست
- غربالگریهای منظم (بهویژه برای پستان، دهانه رحم، روده و پروستات)
- واکسیناسیون علیه ویروسهایی مانند HPV و هپاتیت B
نکات پایانی
کارسینوم، شایعترین نوع سرطان در انسان است که از بافتهای اپیتلیال منشا میگیرد. پیشرفت در فهم مکانیسمهای مولکولی و ارزیابی دقیق مراحل بیماری منجر به توسعه روشهای درمانی مؤثرتر مانند درمان هدفمند و ایمونوتراپی شده است. تشخیص زودهنگام و انتخاب ترکیب مناسب درمان (جراحی، پرتو، دارو) کلید موفقیت در کنترل یا درمان کامل کارسینوم است. همچنین، پیگیری منظم و مراقبتهای حمایتی نقش مهمی در بهبود کیفیت زندگی بیماران دارد.
منبع:
Carcinoma